Kopfschmerzen

Kopfschmerzen sind ein alltägliches Symptom, sie stellen eine der häufigsten Beschwerden dar, weswegen Menschen überhaupt einen Arzt aufsuchen. Zum Arzt führen Kopfschmerzen, wenn sie besonders stark, besonders anhaltend oder besonders häufig sind und sich nicht durch die gelegentliche Einnahme eines Schmerzmittels behandeln lassen. Kopfschmerzen, insbesondere die Migräne, gehören somit zu den Beschwerden, die weltweit zur starken Beeinträchtigung der Lebensqualität beitragen, insbesondere wenn sie häufig auftreten. Andererseits ist Kopfschmerz ein so häufiges Symptom, dass die Mehrheit aller Menschen es kennt, sich selbst jedoch nicht als Patienten fühlen, da es bei ihnen nur gelegentlich auftritt und dann keiner spezialisierten Behandlung bedarf.
Primäre und sekundäre Kopfschmerzen
Die internationale Kopfschmerzgesellschaft unterscheidet in ihrer Klassifikation weit über 200 verschiedene Kopfschmerzarten, von denen jedoch viele selten sind. Am wichtigsten ist es, Kopfschmerzen als Symptom einer Kopfschmerzkrankheit (primäre Kopfschmerzen) von Kopfschmerzen als Symptom einer anderen Erkrankung zu unterscheiden (sekundäre Kopfschmerzen). Bei sekundären Kopfschmerzen ist es wichtig, die Grunderkrankung zu diagnostizieren und dann gezielt zu behandeln. Im Vergleich zu den primären Kopfschmerzerkrankungen kommt es jedoch viel seltener zu sekundären Kopfschmerzen. Sekundäre Kopfschmerzerkrankungen können leicht zu identifizierende Auslöser haben (z.B. der Kopfschmerz nach erhöhtem Alkoholkonsum), Begleitsymptom eines fieberhaften Infektes sein, aber auch ein Hinweis auf eine schwerwiegende Erkrankung (z.B. eine Hirnhautentzündung). Ist der Kopfschmerz selbst die Erkrankung, wird sich die Behandlung auf eine Therapie akuter Kopfschmerzattacken, sowie bei häufigem Auftreten auf die vorbeugende Behandlung konzentrieren. Die Attackentherapie hat das Ziel, Schmerzen und Begleitsymptome rasch und nachhaltig zu beseitigen. Die Vorbeugung, die mit nichtmedikamentösen und medikamentösen Maßnahmen erfolgen kann, soll erreichen, dass Kopfschmerzen seltener auftreten und weniger intensiv sind.
Diagnostik von Kopfschmerzerkrankungen
Die Krankengeschichte, die der Patient dem Arzt berichtet (Anamnese) lässt es in den meisten Fällen zu, eine Kopfschmerzdiagnose zu stellen. Hierzu ist es wichtig zu erfahren, wie lange Kopfschmerzattacken andauern und welche Begleitsymptome mit ihnen einhergehen. Durch das Führen eines Kopfschmerztagebuches können Betroffene dem Arzt beim ersten Kontakt, wenn die Diagnose gestellt werden sollte, wertvolle Informationen über den Zeitverlauf liefern.
Für den Arzt ist es außerdem hilfreich, zu erfahren, welche Behandlungen bislang zur Attackentherapie und Prophylaxe (Vorbeugung) eingesetzt wurden und ob diese effektiv waren. Einige primäre Kopfschmerzerkrankungen, wie die Migräne, treten familiär gehäuft auf, sodass auch Informationen über das Auftreten von Kopfschmerzen in der Familie wichtig sind.
Die Anamnese wird durch eine körperliche Untersuchung ergänzt, hierbei nimmt der Arzt eine neurologische Untersuchung vor. Bei primären Kopfschmerzerkrankungen ist sie in aller Regel unauffällig. Werden auffällige Befunde erhoben, muss geklärt werden, ob diese im Zusammenhang mit den Kopfschmerzen stehen oder durch andere Erkrankungen verursacht sind. Besteht die Notwendigkeit ergänzende Untersuchungen vorzunehmen, wird in aller Regel eine Bildgebung des Gehirns veranlasst. Für die meisten Kopfschmerzerkrankungen ist aufgrund der guten Auflösung und der fehlenden Strahlenbelastung eine Kernspintomografie des Schädels zu bevorzugen, in Notfallsituationen oder bei speziellen Fragestellungen wird auch die Computertomografie eingesetzt. Weiterführende Untersuchungen, wie eine Untersuchung des Nervenwassers (Liquor), werden dann erfolgen, wenn der Arzt eine konkrete Verdachtsdiagnose sichern oder ausschließen will. Es gibt Warnsignale, die auf einen sekundären Kopfschmerz hinweisen und eine weiterführende Diagnostik erfordern.
Krankheitsbilder
Kopfschmerz vom Spannungstyp
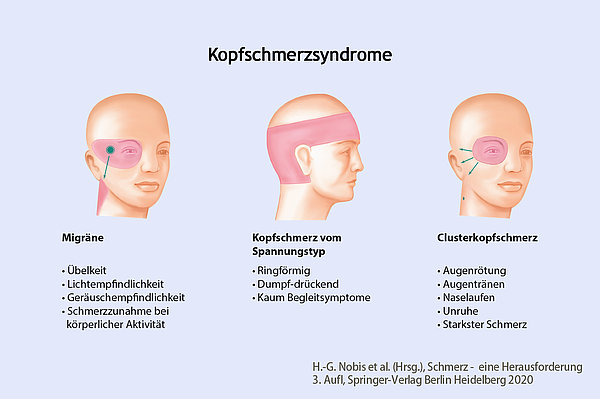
In der Bevölkerung am häufigsten ist der Kopfschmerz vom Spannungstyp (Spannungskopfschmerz). Die Betroffenen berichten über einen drückenden beidseitigen Kopfschmerz (“wie ein Band um den Kopf“), der Schmerz geht meist ohne weitere Begleitsymptome einher und verstärkt sich nicht durch körperliche Aktivität. Neurologischer Befund und Zusatzuntersuchungen (die meist nicht notwendig sind) sind unauffällig. Beim Spannungskopfschmerz unterscheidet man das episodische Auftreten an weniger als 15 Tagen im Monat und die chronische Form, die an 15 oder mehr Tagen im Monat auftritt. Die episodische Verlaufsform wird dann noch in seltenes Auftreten (weniger als einmal im Monat), der in der Regel keiner Diagnostik und weiterführenden Therapie bedarf und in häufiges Auftreten (mehr als einmal im Monat aber weniger als in 15 Tagen im Monat) unterschieden. Gelegentliche Kopfschmerzen vom Spannungstyp beeinträchtigen die Lebensqualität in aller Regel nicht wesentlich und sprechen gut auf einfache Schmerzmittel an. Viele Patienten haben zusätzlich eine druckempfindliche Schulter- und Nacken- Muskulatur.
Die Entstehung der Spannungskopfschmerzen ist, obwohl es sich um eine häufige Erkrankung handelt, bis jetzt nicht geklärt. Die gängigste Vorstellung geht zurzeit von einem Zusammenwirken von Stress und erhöhter Anspannung der Nackenmuskulatur aus, was bei häufigem Auftreten zu einer gesteigerten Empfindlichkeit der Schmerzzentren im Gehirn führt. Anhaltende psychosoziale Belastungen sind ein Risikofaktor der Chronifizierung.
Migräne
In Deutschland leiden ca. 12-15% der Frauen und 8-10% der Männer unter Migräne.
Bei der Migräne sind die Kopfschmerzen meist, jedoch nicht ausschließlich halbseitig. Sie werden überwiegend als pulsierend beschrieben und sind von mittlerer bis hoher Schmerzintensität. Typische Begleitsymptome sind Übelkeit, manchmal auch Erbrechen, Licht- und Geräuschempfindlichkeit, bei einigen Betroffenen auch Geruchsempfindlichkeit. Migränekopfschmerzen nehmen bei körperlicher Aktivität (z.B. dem raschen Hinauflaufen einer Treppe) zu, die Betroffenen haben ein Rückzugs- und Ruhebedürfnis. Migräneattacken dauern typischerweise zwischen 4 und 72 Stunden an, insbesondere bei Kindern und Jugendlichen können sie jedoch auch kürzer sein. Deutlich längere Attacken werden als Migränenotfall (Status migraenosus) bezeichnet. Migräneattacken kündigen sich zum Teil mit Vorbotensymptomen wie Gähnen und Heißhunger an. Heißhunger besteht dann häufig auf Süßigkeiten, diese sind dann keine Auslöser, sondern erstes Symptom des Migräneanfalls.
Etwa 15% aller Migränepatienten berichten über eine Migräneaura. Dabei handelt es sich um neurologische Reiz- oder Ausfallsymptome, die überwiegend vor dem Anfall auftreten. Am häufigsten ist das Flimmerskotom. Im Gesichtsfeld breiten sich zum Teil farbige, gezackte Linien langsam aus und bilden sich dann wieder zurück. Häufig dauert eine Migräneaura zwischen 20 Minuten und einer Stunde an. Seltener kann es auch zu Wortfindungsstörungen, halbseitigen Kribbeln in Armen und Beinen, sehr selten auch zu einer Lähmung kommen.
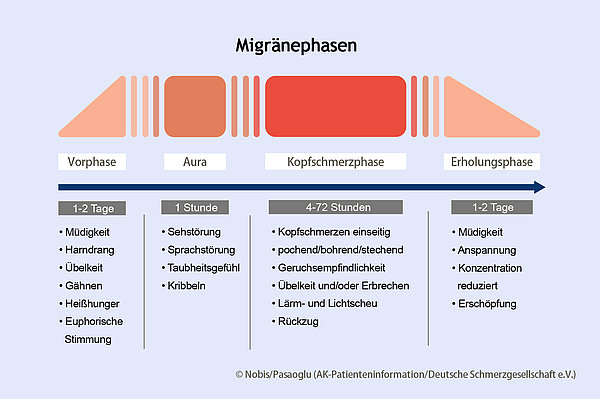
Bei der ganz überwiegenden Mehrzahl der Betroffenen bestehen weniger als 15 Kopfschmerztage im Monat, man spricht von einer episodischen Migräne. Besteht an 15 oder mehr Tagen im Monat ein Kopfschmerz spricht man von einer chronischen Migräne.
Die Ursachen der Migräne sind komplex, die Tatsache, dass die meisten Betroffenen weitere Familienangehörige mit Migräne benennen können, ist ein Hinweis auf eine genetische Veranlagung. Die Reizverarbeitung bei Migränepatienten zeigt, dass sie Schwierigkeiten haben sich zu entspannen und eine hohe Aufmerksamkeit auf Umgebungsreize richten, dies hat einen hohen Energiebedarf des Gehirns zufolge. In der Migräneattacke werden Areale, die in der Schmerzverarbeitung bedeutsam sind aktiviert und Botenstoffe ausgeschüttet, die eine entzündungsähnlichen Prozess im Bereich der Gefäße, der Hirnhäute und des Trigeminusnerven auslösen freigesetzt. Von großer Bedeutung ist dabei der Botenstoff CGRP (Calcitonin Gene related Peptide).
Trigeminoautonome Kopfschmerzerkrankungen
Trigeminoautonome Kopfschmerzerkrankungen sind durch halbseitige Kopfschmerzen mit einem Schmerzmaximum um das Auge gekennzeichnet, begleitend kann das Augenlid hängen, das Auge tränen, die Nase laufen oder verstopft sein. Eine Bewegungsunruhe in der Attacke ist ganz typisch. Nach der Attackendauer und dem Ansprechen auf die Behandlung werden verschiedene Unterformen unterschieden, der Clusterkopfschmerz ist dabei die häufigste Erkrankung. Attacken eines Clusterkopfschmerzes, sind viel kürzer als eine Migräneattacke. Solche Attacken können sogar mehrfach täglich auftreten.
Kopfschmerzen bei Medikamentenübergebrauch
Für alle Kopfschmerzpatienten ist es wichtig zu wissen, dass die Einnahme von Schmerzmitteln oder Triptanen an mehr als 10 Tagen im Monat zur Häufigkeitszunahme der Kopfschmerzen führen kann. Dies wird als Kopfschmerz durch Medikamentenübergebrauch bezeichnet. Dabei werden Kopfschmerzattacken immer länger und es werden immer mehr Medikamente benötigt, um den Schmerz zu lindern. Bei vielen Patienten stellt sich das Gefühl ein, nie mehr einen "klaren Kopf" zu haben. Das Risiko der Entwicklung eines Kopfschmerzes durch Medikamentenübergebrauch unterstreicht die Bedeutung der vorbeugenden, prophylaktischen Behandlung, wenn mehrfach im Monat Kopfschmerzen auftreten.
Besteht ein Übergebrauch sollte der Patient das Erkrankungsbild und seine Behandlung erläutert bekommen. Eine vorbeugende nichtmedikamentöse und medikamentöse Behandlung ist sinnvoll, um die Kopfschmerzhäufigkeit zu reduzieren. Empfohlen wird auch eine Medikamentenpause, in der keine Akutmedikamente eingenommen werden, hierbei kann es kurzfristig zur Kopfschmerzzunahme kommen, bevor es der Mehrzahl der Betroffene dann deutlich besser geht.
Kopfschmerztherapie
In der Kopfschmerzbehandlung werden die Behandlung akuter Kopfschmerzattacken von der vorbeugenden Behandlung unterschieden. Sowohl die Attackentherapie als auch die vorbeugende Behandlung müssen nach Stellen der Kopfschmerzdiagnose spezifisch ausgewählt werden.
Attackenbehandlung
Bei der Migräne und beim Spannungskopfschmerz können freiverkäufliche Schmerzmittel (z.B. Acetylsalicylsäure, Paracetamol, Ibuprofen, Kombinationspräparate aus Acetylsalicylsäure, Paracetamol und Coffein) gut wirksam sein. Sind Analgetika in der Migräneattacke nicht ausreichend wirksam, können Migränemittel (Triptane) eingesetzt werden. In Deutschland sind sieben verschiedene Triptane auf dem Markt erhältlich, sie unterscheiden sich etwas in Wirkdauer, Wirkstärke und Nebenwirkungsprofil. Bei der Übelkeit der Migräne kommen zusätzlich Antiemetika (z.B. Metoclopramid) zum Einsatz. Bei sehr starken Attacken oder ausgeprägter Übelkeit können Triptannasenspray oder Injektionen unter die Haut, die der Patient mit Hilfe eines Autoinjektors selbst vornimmt, vorteilhaft sein. Wichtig ist die frühzeitige Einnahme ausreichend hoch dosierter Akutmedikation zu Anfallsbeginn, dann wird eine bessere Wirkung erreicht. Welche Akutmedikation in welcher Dosierung die beste Wirkung erzielt, muss letztlich ausprobiert werden.
Zur Attackenbehandlung von Spannungskopfschmerzen kann darüber hinaus Pfefferminzöl auf beide Schläfen aufgetragen werden. Beim Clusterkopfschmerz kommen Sauerstoffinhalation und Triptane als Nasenspray oder Injektion unter die Haut zum Einsatz. Für die anderen trigeminoautonomen Kopfschmerzerkrankungen steht keine Attackenbehandlung zur Verfügung.
Vorbeugende Behandlung (Prophylaxe)
Die vorbeugende Therapie sollte vor allem aus nichtmedikamentösen Maßnahmen bestehen. Ein regelmäßiger Schlaf-Wach-Rhythmus und regelmäßige Energiezufuhr mit ausreichenden und gesunden Mahlzeiten stellen die Energieversorgung bei Migräne sicher. Ausdauersport, physiotherapeutische Übungen und Entspannungsverfahren wirken auch gegen den Kopfschmerz vom Spannungstyp.
Wenn nichtmedikamentöse Maßnahmen nicht ausreichen und Patienten schwer von Kopfschmerzen betroffen sind, kommen medikamentöse Prophylaxen zum Einsatz. Bei der Migräne werden hierbei Betablocker, Antikonvulsiva (Medikamente aus der Epilepsiebehandlung) und Antidepressiva eingesetzt. Bei Patienten mit chronischer Migräne kann auch eine Behandlung mit Botulinumtoxin erfolgen. Sollten diese Prophylaxen nicht wirksam sein, kann der Einsatz eines monoklonalen Antikörpers (immunologisch aktive Proteine), der sich gegen den Botenstoff CGRP richtet oder den CGRP Rezeptor blockiert erwogen werden. Die Auswahl der Prophylaktika erfolgt, nachdem die Kopfschmerzerkrankung diagnostiziert wurde, unter Berücksichtigung der gegebenenfalls bestehenden Begleiterkrankungen. Allgemeingültige Empfehlungen zur medikamentösen Prophylaxe aller Kopfschmerzerkrankungen können nicht abgegeben werden. Wird beim Kopfschmerz vom Spannungstyp eine vorbeugende Behandlung nötig, werden vor allem trizyklisch Antidepressiva eingesetzt. Die Vorbeugende Behandlung des Clusterkopfschmerzes erfolgt mit Verapamil oder Lithium, kurzzeitig kann auch Kortison eingesetzt werden.
Nahrungsmittel und insbesondere Alkohol können Migräneattacken auslösen. Eine spezielle Diät mit Meiden zahlreicher Lebensmittel ist nicht hilfreich, stattdessen ist eine gesunde ausgewogene Ernährung zu empfehlen.
Multimodale Therapie
Für schwer betroffene Patienten ist ein multimodaler Therapieansatz, bei dem medikamentöse Verfahren, nichtmedikamentöse Verfahren, Entspannungsverfahren, Physiotherapie und verhaltenstherapeutische Maßnahmen zusammenkommen am besten wirksam. Solche Therapiekonzepte werden zum Teil ambulant, gelegentlich tagesklinisch und auch im Rahmen stationärer Behandlungen angeboten.
Kopfschmerz und Psyche
Der Einbezug psychologischer Behandlungsansätze in die Kopfschmertherapie ergibt sich aus dem bio-psycho-sozialen Krankheitsverständnis. Dies berücksichtigt das enge Zusammenspiel zwischen körperlichen, psychischen und sozialen Faktoren bei der Entstehung und dem Verlauf einer Kopfschmerzerkrankung. So kann die Krankheitsschwere und das Ausmaß der einhergehenden Beeinträchtigungen über den Aufbau günstiger Lebensstilfaktoren und eine Stärkung der Krankheits- und Stressbewältigungsfähigkeit oftmals deutlich gelindert werden.

Vielfach belegt ist die Bedeutung von Stress für die Auslösung und Aufrechterhaltung der häufigsten Kopfschmerzformen Migräne und Kopfschmerz vom Spannungstyp. Dabei scheinen vor allem ungünstige Formen der Stressverarbeitung entscheidend zu sein wie z.B. übermäßiges Grübeln über Belastungen, Rückzugs- und Vermeidungsstrategien sowie eine reduzierte Entspannungsfähigkeit. Auch der Umgang mit der Kopfschmerzerkrankung selbst kann den Krankheitsverlauf entscheidend beeinflussen. Versuchen Betroffene etwa, trotz Beschwerden stets weiter zu „funktionieren“, können die fortschreitende Überlastung und Erschöpfung die Kopfschmerzen verschlimmern (sogenannte „Durchhalter“) und das Risiko eines Medikamentenübergebrauchs erhöhen. Aber auch der Versuch, mögliche Auslöser von Kopfschmerzen stets zu vermeiden, kann selbst zum Stressfaktor werden - und den eigenen Handlungsspielraum zu Kosten der Lebensqualität deutlich einschränken.
Das Risiko der Entstehung einer begleitenden psychischen Erkrankung ist bei von primären Kopfschmerzen Betroffenen im Vergleich zur Allgemeinbevölkerung höher. Am häufigsten sind depressive Erkrankungen und Angst-Störungen. Oftmals ist von einer wechselseitigen Verstärkung von Kopfschmerz- und psychischer Erkrankung auszugehen. So können einerseits die Nicht-Vorhersehbarkeit von Kopfschmerzattacken oder die erlebte Hilflosigkeit im Umgang mit häufigen Schmerzen Ängste auslösen, andererseits kann das mit einer erhöhten Ängstlichkeit einhergehende gesteigerte Anspannungsniveau Kopfschmerzen verstärken. Im Weiteren ist es nachvollziehbar, dass die emotionale Belastung und Beeinträchtigung in der Lebensführung durch häufige Kopfschmerzen (z.B. Wegfall von Freizeitaktivitäten, Einschränkungen der Arbeitsfähigkeit) das Risiko einer depressiven Entwicklung erhöhen. Depressive Erkrankungen wurden wiederum als bedeutsame Risikofaktoren einer Chronifizierung von Kopfschmerzen identifiziert.
Als wirksame Verfahren in der psychologischen Behandlung von Kopfschmerzen haben sich Entspannungsverfahren, Biofeedback und die kognitive Verhaltenstherapie erwiesen. In Untersuchungen zeigte sich, dass diese psychologischen Verfahren die Häufigkeit der Kopfschmerzen um 30-60 Prozent reduzieren können. Damit sind sie ebenso wirksam wie Medikamente zur vorbeugenden Behandlung Werden psychologische und medizinische Maßnahmen gemeinsam angewendet, wird der beste Behandlungseffekt erzielt.
Häufigen Themen in der psychologischen Mitbehandlung von Migränepatienten
Migränebetroffene weisen eine besondere Art der Informationsverarbeitung auf. Es handelt sich sozusagen um ein „Hochleistungs-Gehirn“, dem es schwer fällt, sich von äußeren Reizen abzuschirmen und das einen hohen Energieverbrauch hat. Entsteht eine Überlastung des Systems, kann es zur Überschreitung der sog. „Migräneschwelle“ kommen (siehe Fassmodell). Viele Patienten kennen Auslöser für ihre Migräneattacken wie wenig Schlaf, das Auslassen von Mahlzeiten oder Stress bzw. zu krasse Wechsel von An- zu Entspannung (sog. Stressabfall-Migräne). Hier kann durch Änderungen des persönlichen Lebensstils ein günstiger Einfluss auf die Zahl der Migräneattacken erreicht werden.

Wenn das Fass überläuft:
Überschreiten der Migräneschwelle durch das Zusammenkommen von Anforderungen an das „Migränegehirn“.
Nicht selten zeichnen sich Migränebetroffene durch eine hohe Pflicht- und Leistungsorientierung aus. Eines der Hauptziele stellt dann die Herstellung einer günstigen Balance zwischen Aktivität und Ruhe bzw. Pflichten und ausgleichenden Aktivitäten dar.
Die Unvorhersagbarkeit von Migräneattacken und der verbundene Ausfall wichtiger Alltagsfunktionen stellt für Betroffene eine besondere Herausforderung dar. Nicht selten entwickeln sich kopfschmerzbezogene Erwartungsängste, beispielsweise im Vorfeld eines wichtigen Ereignisses bei dem man nicht ausfallen will oder einer Situation, die man schon einmal mit Kopfschmerzen in Zusammenhang gebracht hat. Die gedankliche Beschäftigung mit „Versagen“ (z.B. „wenn ich wieder ausfalle verliere ich noch meinen Arbeitsplatz“) löst Angst und körperliche Stressreaktionen aus, was dann im Sinne einer „selbsterfüllenden Prophezeiung“ tatsächlich zur Auslösung von Kopfschmerzen beitragen kann. Der Versuch, die „verlorene Zeit“ durch vermehrte Anstrengung und Überaktivität wieder hereinzuholen kann wiederum die nächste Attacke begünstigen.
Häufige Themen in der psychologischen Mitbehandlung von Patenten mit (chronischen) Spannungskopfschmerzen
Spannungskopfschmerz-Patienten stehen häufig unter anhaltenden Belastungen, was zu einer erhöhten Muskelanspannung und gesteigerten Empfindlichkeit der Schmerzzentren im Gehirn führen kann. Risikofaktoren einer erhöhten Anspannung können u.a. eine verminderte Wahrnehmung eigener Stressreaktionen und Belastungen sein wie auch Schwierigkeiten, Gefühle auszudrücken. Die andauernden oder häufig wiederkehrenden Spannungskopfschmerzen führen im Vergleich zur Migräne zwar seltener zu kompletten Ausfallzeiten, der anhaltende Schmerzcharakter kann Betroffene jedoch zermürben. Das Risiko einer begleitenden depressiven Symptomatik ist v.a. bei von chronischen Spannungskopfschmerzen Betroffenen deutlich erhöht.
Häufige Themen in der psychologischen Mitbehandlung von Patienten mit Kopfschmerzen durch Medikamtenübergebrauch
Ein Medikamentenübergebrauch entwickelt sich häufig aus einem Teufelskreis von hoher Beanspruchung, Kopfschmerzzunahme, erlebter Hilflosigkeit und dem Druck, weiter im Alltag zu funktionieren. Neben der Einleitung der notwendigen Medikamentenpause und Etablierung einer medikamentösen und nichtmedikamentösen vorbeugenden Behandlung kann eine psychologische Mitbehandlung zur Rückfallprophylaxe sinnvoll sein. In dieser können individuelle Risikofaktoren (z.B. Überforderungssituationen, hohe Eigenansprüche/Zwang zu funktionieren, Angst vor den Schmerzen und/oder Funktionseinbußen, ritualisiertes Einnahmeverhalten) behandelt, konkrete Möglichkeiten eines „Einsparens“ von Medikamenten herausgearbeitet und das eigene Vertrauen in nichtmedikamentöse Schmerzbewältigungsstrategien gestärkt werden.