Schmerztherapie in Schwangerschaft und Stillzeit

Drei Botschaften sollen an den Beginn dieses Themas gestellt werden:
Erste Botschaft:
In der Schwangerschaft und während der Stillzeit sollen so wenig Medikamente wie möglich eingenommen werden. Es gibt nämlich kein Medikament, weder aus dem Bereich der Schulmedizin, noch aus dem Bereich der naturheilkundlichen Medikamente, das völlig ungefährlich ist und ohne jedes Risiko in der Schwangerschaft und während der Stillzeit eingenommen werden kann.
Zweite Botschaft:
Es gibt etliche nicht–medikamentöse Verfahren, mit denen unterschiedliche Schmerzen zuverlässig gebessert werden können und die dann keine negativen Auswirkungen auf das ungeborene Kind ausüben können.
Dritte Botschaft:
Wenn Medikamente eingenommen werden müssen, weil der Schmerz zu stark oder zu lang anhaltend ist, dann sollen geeignete Medikamente ausgewählt und diese Medikamente ausreichend hoch dosiert werden. Ein Beispiel hierfür: Ibuprofen ist ein zuverlässiges, in der Schwangerschaft geeignetes Mittel gegen Schmerzen.
Denken Sie generell daran:
Es ist für das ungeborene Kind wahrscheinlich ungünstiger, wenn Sie an starken, unbehandelten Schmerzen leiden, weil sich dadurch Ihre Blutgefäße verengen und Ihr Kind eventuell zu wenig Blut und damit Sauerstoff bekommt. Das würde schlimmere Auswirkungen haben, als eine gelegentliche Tabletteneinnahme, so lange es sich um geeignete Medikamente handelt.
Noch eine wichtige Vorbemerkung: Viele Frauen bemerken erst nach einigen Wochen, dass sie schwanger sind. In dieser Zeit haben sie möglicherweise bereits verschiedene Medikamente eingenommen und machen sich jetzt Sorgen, was passieren könnte. Wenn es tatsächlich zu einer Schädigung in der frühesten Phase der Schwangerschaft gekommen sein sollte, kann es zu einem frühen Absterben der Frucht kommen. In den allermeisten Fällen wird eine solche ungewollte Medikamenteneinnahme aber keine negativen Folgen auf die weitere Entwicklung des ungeborenen Kindes haben.

Schmerzbehandlung ohne Medikamente
Es gibt eine Fülle von Möglichkeiten, Schmerzen in der Schwangerschaft ohne die Einnahme von Medikamenten angehen zu können. Manche Verfahren sind nicht für alle Frauen gleich gut geeignet, aber Sie werden das jeweils für Sie am besten geeignete Verfahren herausfinden können. Geeignete Vorgehensweisen, Schmerzen ohne Medikamente angehen zu können werden nachfolgend angeführt.
Wenn Sie als Schwangere unter Ischiasschmerzen (Nervenschmerz, oft im unteren Rücken mit Ausstrahlung ins Bein) leiden, sollten Sie keinesfalls den Schmerz durch eingeschränkte Bewegung und lang anhaltende Ruhephasen zu vermeiden versuchen. Dies bewirkt oft eine Verstärkung der Verspannung und verstärkt noch die Schmerzen. Eine medikamentöse Behandlung von Gelenkschmerzen in der Schwangerschaft ist nicht empfehlenswert. Bei akuten starken Schmerzen kann gelegentlich Paracetamol oder Ibuprofen genommen werden.
Schmerzbehandlung mit Medikamenten
Paracetamol - Es gilt als ein sicheres Schmerzmittel in der Schwangerschaft. Experten sind sich noch uneinig, ob es einen Zusammenhang zwischen einer Paracetamol-Einnahme in der Schwangerschaft und einem späteren Hyperaktivitätssyndrom beim Kind gibt. Auch ein vermehrtes Auftreten von Asthma und von Hodenhochstand bei Jungen zeigten sich in Studien. Über diese Untersuchungen sollten Schwangere unbedingt informiert werden.
Ibuprofen - Wirkt bei Erwachsenen erst ab einer Dosierung von 400 mg, besser 600 mg, so dass Sie, wenn Sie sich in der Schwangerschaft zur Einnahme dieses Medikamentes entschieden haben, nicht zu niedrig herangehen sollten: Die Einzeldosis von 600 mg kann drei - bis viermal pro Tag eingenommen werden, wenn es sich um starke Schmerzen handelt, die anders nicht zurückgehen.
Ibuprofen sollte jedoch wie alle diese Nicht-Opioid - Schmerzmittel jenseits der 28. SSW nur unter besonderer Vorsicht angewandt werden, da es in späteren Phasen der Schwangerschaft zu einer Veränderung des Kreislaufssystems des Ungeborenen führen kann. Es ist ein weiteres sicheres Analgetikum in der frühen Schwangerschaft und hat gegenüber Paracetamol den Vorteil der besseren Wirksamkeit auch bei stärkeren Schmerzen.
Opioide - Sie dürfen bei starken und stärksten Schmerzen, z.B. bei schweren Tumorschmerzen, nach einem Unfall oder einer Operation, auch in der Schwangerschaft gegeben werden, wobei das immer eine Arztentscheidung sein muss. Opioide dürfen während der gesamten Schwangerschaft gegeben werden.
Falls dies erforderlich sein sollte, muss für die Entbindung darauf geachtet werden, dass unbedingt ein Neonatologe (Facharzt für Neugeborene) für die Phase nach der Geburt bereit steht, da beim Neugeborenen mit einer Atemdepression (Verringerung von Atemzügen) und mit Entzugssymptomen zu rechnen ist.
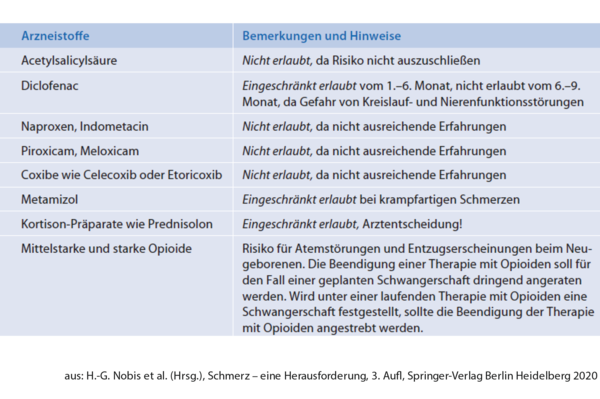
Welche Medikamente sind nicht zu empfehlen?
Als unsicher, weil entweder schädliche Nebenwirkungen auf das ungeborene Kind oder Auswirkungen auf den Ablauf der Schwangerschaft drohen, gelten folgende Arzneistoffe:
Bitte beachten Sie, dass Sie generell Schmerzmittel nur bei zwingender Notwendigkeit einnehmen und den Einsatz von Kombinationspräparaten (das sind Arzneimittel mit mehreren Wirkstoffen) auf jeden Fall vermeiden. Leider gehört gerade das am meisten in Deutschland verkaufte Schmerzmittel Thomapyrin® zu diesen Kombinationspräparaten. Wichtige Regeln zur Medikamenteneinnahme während der Schwangerschaft:
1) Verantwortungsvoll und mit Bedacht mit Arzneimitteln umgehen. Dabei gilt: so wenig wie möglich, so viel wie notwendig. Medikamente stets in Absprache mit dem behandelnden Arzt einnehmen. Langzeitmedikationen oder laufende Therapien niemals eigenmächtig reduzieren oder absetzen. Ebenso wenig aber im Falle einer akuten Erkrankung aus Angst auf eine Behandlung verzichten.
2) Medikamente ausschließlich aus der Apotheke, niemals aus unsicheren Quellen, wie etwa dem Ausland oder dem Internet beziehen. Vorsicht mit sogenannten „Naturheilmitteln“. Sie enthalten nicht selten Giftstoffe oder zumindest für das Ungeborene schädliche Substanzen.
3) Für Frauen, die wegen besonderer Erkrankungen regelmäßig von verschiedenen Fachärzten unterschiedliche Arzneimittel verschrieben bekommen, empfiehlt sich der "Arzneimittelpass für Schwangere und Stillende". Er enthält neben einem umfangreichen Ratgeber-Teil ausreichend Platz zum Eintragen sämtlicher Medikamenteneinnahmen. Dieser lässt sich gegen 3,00 Euro in Briefmarken und einen ausreichend frankierten Rückumschlag beim Deutschen Grünen Kreuz bestellen.
Migränebehandlung in der Schwangerschaft
Migräne kommt auch während der Schwangerschaft und Stillzeit vor. Allerdings berichten viele Migräne-Patientinnen, dass die Zeit der Schwangerschaft und zum Teil auch noch die Stillzeit die Phasen in ihrem Leben mit den wenigsten Migräne-Attacken waren, zum Teil sogar bis zu einem völligem Verschwinden.

Nicht-medikamentöse Migränebehandlung in der Schwangerschaft
Der Schwerpunkt der Behandlung liegt auf den nicht-medikamentösen Maßnahmen. Leichte sportliche Aktivitäten wie Schwimmen, Yoga, Gymnastik oder Spaziergänge sind zu empfehlen, bewährt haben sich Entspannungsübungen. Auch auf einen regelmäßigen Schlaf sollte geachtet werden.
Zwei Liter Flüssigkeit sollten Schwangere mindestens jeden Tag zu sich nehmen. Ideal sind hier Wasser, Früchte- oder Kräutertee, sowie verdünnte Fruchtschorlen.
Sinkt der Blutzuckerspiegel ab (was er in der Schwangerschaft häufig tut), kündigen sich häufig Kopfschmerzen an. Unser Tipp für Schwangere: Essen Sie über den Tag verteilt mehrere kleine Mahlzeiten und packen Sie sich bei Spaziergängen oder während der Arbeit für unterwegs kleine Snacks wie Früchte, Müsliriegel oder Nüsse in die Tasche. Es empfiehlt sich auch die Ernährungsgewohnheiten zu überprüfen. Durch die gesündere und bewusstere Ernährung und durch den Verzicht auf Alkohol in der Schwangerschaft verringern sich oft die Häufigkeit und die Schwere der Schmerzanfälle.
Sollte es zu akuten Kopfschmerzen und Migräneanfällen kommen, wirkt eine kalte Kompresse auf Stirn, Schläfe oder im Nacken. Auch professionelle Massagen durch einen Physiotherapeuten können verspannte Regionen im Nacken oder Rücken sanft lösen und können Kopfschmerzen und Migräne vorbeugen. Sie sollten jedoch einen Physiotherapeuten wählen, der Erfahrung mit der Massage von Schwangeren hat. Alternativ kann Pfefferminzöl mit leichtem Druck auf Schläfen, Stirn und Nacken einmassiert werden. Nach Absprache mit dem Arzt können auch Vitamin-B2- oder Magnesiumpräparate helfen, der Migräne vorzubeugen.
Medikamentöse Therapie bei Migräne in der Schwangerschaft
Paracetamol und Ibuprofen sind für die Behandlung von Migräneattacken in der Schwangerschaft Mittel der ersten Wahl. In der Stillzeit ist es Ibuprofen. Die ausreichend hohe Dosierung ist entscheidend: Paracetamol soll mit mindestens 500 mg, besser 1000 mg bis zu maximal viermal am Tag gegeben werden, von Ibuprofen sollte bis zu viermal pro Tag 600 mg verabreicht werden. Ist bei schwerer und/oder häufiger Migräne eine Migräneprophlaxe (vorbeugende medikamentöse Behandlung) notwendig, kann Metoprolol (Beloc®) 50 – 100 mg pro Tag zum Einsatz kommen.
Gegen Übelkeit ist Dimenhydrinat (Vomex A®) das Mittel der ersten Wahl. Dies gilt sowohl für die Schwangerschaft, als auch für die Stillzeit. Da ein wehenfördernder Effekt diskutiert wird, sollte es bei Frühgeburtsgefährdung zurückhaltend eingesetzt werden. Es geht nur in sehr geringen Mengen in die Muttermilch über.
Schmerztherapie in der Stillzeit
Die folgenden Schmerzmittel, die nach einem Kaiserschnitt zur Verfügung gestellt werden, sind als unbedenklich, auch in der Stillzeit, eingestuft worden. Dazu gehören: Ibuprofen, Paracetamol, und bei starken, andauernden Schmerzen auch Piritramid (Dipidolor®) in Einzeldosen.
Tendenziell wird die Giftigkeit von Medikamenten in der Muttermilch eher überschätzt. Dies hat oft zur Folge, dass die junge Mutter entweder auf ein für sie wichtiges Arzneimittel oder auf das Stillen verzichtet. Dabei ist das auch bei schweren chronischen Krankheiten oft nicht nötig. So können durchaus Schmerzmittel und einige altbewährte Mittel gegen rheumatische Krankheiten – die sich manchmal in der Schwangerschaft bessern und danach heftig zurückmelden – oder gegen chronisch-entzündliche Darmerkrankungen ohne ernsthafte Bedenken genommen werden. Mütter sollen bei medikamentöser Schmerztherapie nicht grundsätzlich zum Abstillen gedrängt werden.
Fazit
Zusammenfassend sollte Ihnen klar sein, dass Schmerztherapie auch in der Schwangerschaft und während der Stillperiode möglich ist, wobei nichtmedikamentöse Verfahren naturgemäß sicherer sind. Aber auch eine medikamentöse Schmerztherapie kann, wenn sie medizinisch notwendig ist, bei entsprechender Vorsicht und Kenntnis der geeigneten Medikamente auch während der Schwangerschaft und der Stillzeit mit größtmöglicher Sicherheit für die Mutter und ihr Kind durchgeführt werden.